Agendar
Exames, vacinas e mais- Home
- TSH tem importância capital na avaliação funcional dos nódulos tiroidianos
A dosagem de TSH é o exame de escolha para a avaliação funcional dos nódulos tiroidianos. Quando os níveis do hormônio estão normais, apesar do diagnóstico mais provável ainda ser de nódulo benigno, deve-se continuar a investigação com US e PAAF, de acordo com os critérios de tamanho e risco de malignidade. Contudo, valores de TSH suprimidos ou subnormal de TSH sugerem nódulos tóxicos, enquanto um resultado elevado aponta para a hipótese de tiroidite crônica autoimune (ou de Hashimoto).
Representando 10% dos casos, os nódulos tóxicos são encontrados mais frequentemente em idosos e podem estar acompanhados de sinais de tirotoxicose como perda de peso e arritmia, já que nesses pacientes as manifestações do hipertiroidismo são menos intensas do que no jovem (hipertiroidismo apático do idoso). Assim sendo, convém caracterizar o grau do distúrbio com dosagens de T4 livre e, uma vez confirmado o diagnóstico, prosseguir a investigação com mapeamento da glândula para verificar se a lesão é hiperfuncionante. De qualquer modo, os nódulos autônomos são quase sempre benignos, visualizados à cintilografia de tiroide como áreas hipercaptantes e não precisam de PAAF.No entanto, a presença de nódulo em paciente com doença de Basedow-Graves merece maior atenção, devendo ser puncionado se for hipocaptante.
No que concerne à natureza das alterações do nódulo, alguns dados da história clínica e do exame físico sugerem maior risco de malignidade, como idade (<20 anos ou >70 anos), sexo masculino, crescimento rápido e recente da lesão, história de irradiação ionizante de cabeça e/ou pescoço durante a infância ou na adolescência, irradiação total para transplante de medula óssea, parentes de primeiro grau com câncer de tiroide ou neoplasia endócrina múltipla (NEM). Em relação ao exame físico, achados como nódulo muito endurecido à palpação, fixação a estruturas adjacentes, paralisia de corda vocal ipsilateral ao nódulo e adenomegalia regional são os mais suspeitos.
Como tirar melhor proveito da ultrassonografia de tiroide
Justamente por sua alta sensibilidade, o exame não deve ser usado como screening na população geral.
A ultrassonografia (US) de tiroide é o método mais sensível para a detecção de nódulos na glândula, porém, em virtude da alta prevalência dessas lesões e à baixa agressividade do carcinoma tirodiano, não deve ser usada como screening na população geral. O exame está particularmente indicado em pacientes com um ou mais nódulos palpáveis, no diagnóstico de neoplasia endócrina múltipla tipo 2 ou em casos de história familiar de câncer de tiroide, assim como em crianças submetidas à irradiação cervical, mesmo sem lesão palpável.
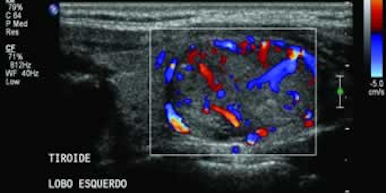
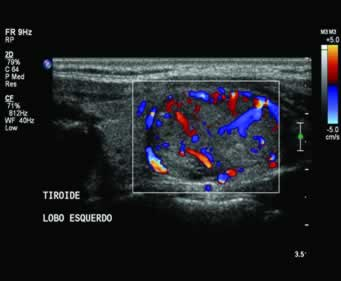
O método possibilita a avaliação do número e das características dos nódulos, como ecogenicidade (lesões císticas, mistas ou sólidas), tamanho, relação com estruturas adjacentes (compressão ou invasão da tiroide) e presença de adenomegalia-satélite. Além disso, também serve para guiar procedimentos diagnósticos (punção dirigida) e terapêuticos (aspiração de cistos e escleroterapia com etanol ou laser), assim como para monitorar o crescimento da lesão.
As características ultrassonográficas associadas a maior risco de malignidade incluem hipoecogenicidade, microcalcificações, margens irregulares ou maldefinidas, fluxo sanguíneo intranodular aumentado ao Doppler, aumento do diâmetro anteroposterior em relação ao transverso e detecção de adenomegalia cervical. Contudo, os achados isolados da US não permitem a diferenciação absoluta entre lesões malignas e benignas, daí a importância da punção aspirativa por agulha fina (PAAF) e do subsequente estudo citopatológico.

Quando puncionar o nódulo?
Após a realização da US, em pacientes com dosagem de TSH normal, os nódulos > 1 cm devem ser submetidos à PAAF guiada por ultrassom, independentemente das características de imagem, enquanto os menores, mais próximos de 1 cm, apenas precisam ser puncionados se forem suspeitos de malignidade à US ou, então, se o paciente tiver história clínica de risco (veja capa).
Em relação ao número de nódulos, o risco de carcinoma não é significativamente maior nos solitários em comparação com lesões multinodulares. Na presença de bócio multinodular, portanto, a realização da PAAF deve continuar se baseando nos achados de imagem, ou seja, os suspeitos têm de ser puncionados.
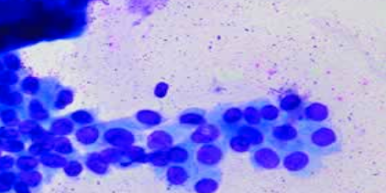
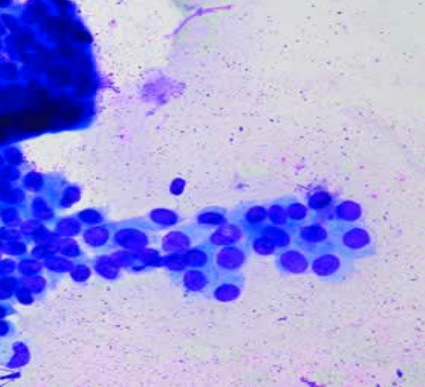
Vale adicionar que a PAAF é um método seguro, eficiente e altamente sensível, que possibilita desde o diagnóstico de lesões não neoplásicas como bócio coloide e tiroidite de Hashimoto até o de carcinoma papilífero, medular e anaplásico.
Contudo, existe a possibilidade de o procedimento obter uma amostra não diagnóstica, ou insatisfatória, como determina a nova classificação (leia texto ao lado), ou seja, sem um número adequado de células para avaliação, o que costuma ocorrer em casos de nódulos < 1 cm, muito vascularizados ou com grande componente cístico. Nessas situações, indica-se a repetição do exame.